Il lupus eritematoso sistemico è una malattia autoimmune cronica in cui il sistema immunitario smette di riconoscere come propri alcuni componenti dell’organismo e innesca un’infiammazione che può coinvolgere pelle, articolazioni, sangue, reni, cuore e sistema nervoso. Colpisce con netta prevalenza il sesso femminile in età fertile e alterna fasi di remissione a riacutizzazioni, con un impatto che varia dal fastidio cutaneo alla compromissione d’organo. La comprensione di cosa sia il lupus, di come si manifesti e di come si arrivi alla diagnosi è la chiave per ridurre i danni a lungo termine e migliorare qualità e aspettativa di vita, oggi molto più favorevoli rispetto al passato grazie a diagnosi più tempestive e terapie mirate.
Che cos’è il lupus

Con il termine lupus si indica un gruppo di condizioni, tra cui la forma sistemica, la cutanea discoide e il lupus indotto da farmaci. La forma sistemica è paradigmatica tra le malattie autoimmuni “sistemiche” perché può esordire in qualunque apparato: questo spiega la variabilità clinica, dal solo interessamento cutaneo fino a quadri multiorgano. La prevalenza europea stimata si colloca nell’ordine di decine per 100.000 abitanti, con un rapporto donne:uomini nettamente sbilanciato e un picco d’esordio tra giovane età adulta e mezza età. La fotografia epidemiologica attuale conferma un aumento della prevalenza per miglior riconoscimento diagnostico e sopravvivenza più lunga.
Sintomi: dal “rash a farfalla” alla stanchezza che non passa
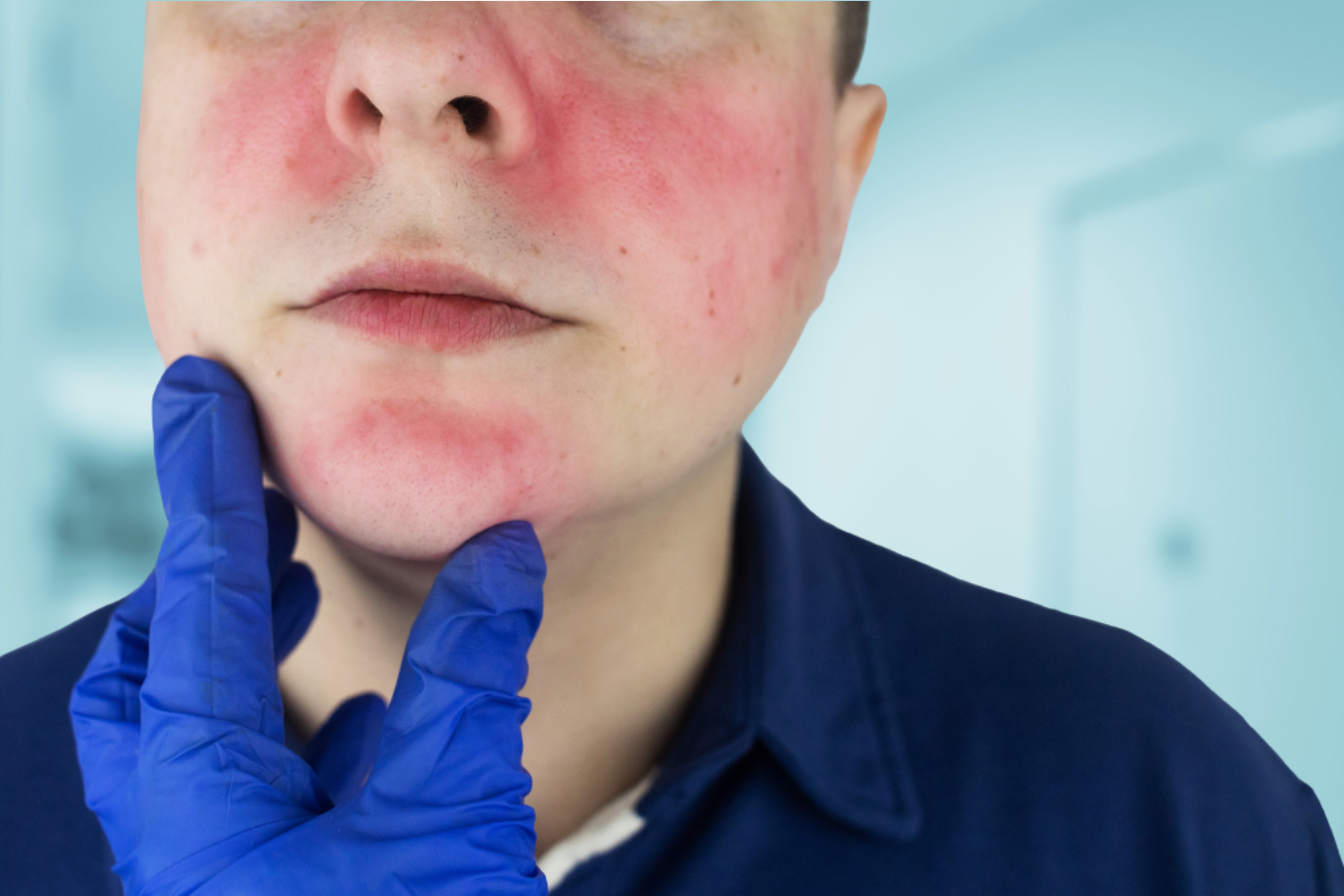
I sintomi iniziali più comuni riguardano cute e articolazioni: eritemi fotosensibili, spesso sul volto con il classico disegno “a farfalla”, artralgie o artriti infiammatorie, rigidità, affaticamento profondo non proporzionato agli sforzi, febbricola e talora calo ponderale o linfoadenopatie. In una quota significativa di pazienti la malattia coinvolge le sierose con pleurite o pericardite, il sangue con anemia emolitica, leucopenia o piastrinopenia, e in minoranza il sistema nervoso con convulsioni, ictus o disturbi cognitivi. Il rene è interessato con frequenza elevata e può restare silente fino a quando l’esame delle urine svela proteinuria o ematuria: per questo il monitoraggio è parte integrante della cura. La luce solare è un trigger riconosciuto delle riacutizzazioni cutanee e sistemiche.
Come si arriva alla diagnosi
La diagnosi è clinico-laboratoristica e richiede sguardo esperto, perché i segni possono imitare molte patologie. Gli attuali criteri EULAR/ACR prevedono come ingresso la positività degli ANA almeno una volta, seguita da un sistema a punteggio che integra domini clinici e immunologici tra cui anticorpi anti-dsDNA, anti-Sm, anticorpi antifosfolipidi e ipocomplementemia. Non sono “esami della verità” isolati: vanno interpretati nel contesto della storia clinica, degli esami di base e degli accertamenti strumentali riservati agli organi potenzialmente colpiti. L’obiettivo è classificare correttamente la malattia, escludere diagnosi alternative e impostare un follow-up che intercetti per tempo l’attività di malattia.
Terapie e gestione
La base della terapia resta l’idrossiclorochina per tutte le persone con lupus, salvo controindicazioni, con dose target intorno a 5 mg/kg di peso reale per bilanciare efficacia e sicurezza oculare. I glucocorticoidi si usano come ponte nelle fasi attive e vanno ridotti fino a sospensione quando possibile; gli immunosoppressori tradizionali come micofenolato o azatioprina modulano i quadri d’organo. Sono disponibili biologici come belimumab, oggi approvato anche per la nefrite lupica, e anifrolumab, che blocca la via dell’interferone di tipo I: entrambi ampliano le opzioni per ridurre attività e riacutizzazioni, con schemi sempre più personalizzati e, per anifrolumab, anche in formulazione sottocutanea in via di approvazione come autosomministrazione. Pianificazione della gravidanza, protezione solare rigorosa, sospensione del fumo, sonno regolare e attività fisica completano l’alleanza terapeutica.
Perché riconoscere presto i sintomi conta
Il lupus non dispone di una cura definitiva, ma è una condizione sempre più controllabile se identificata subito e seguita in centri con esperienza multidisciplinare. Riconoscere il rash fotosensibile che si accende dopo il sole, una stanchezza che non si spiega, dolori articolari con rigidità mattutina, febbricola o gonfiore alle gambe con urine schiumose significa guadagnare mesi preziosi, evitare danni d’organo e ridurre l’esposizione al cortisone. La precisione diagnostica dei criteri moderni e la disponibilità di terapie mirate hanno cambiato la prognosi: oggi l’obiettivo realistico è la remissione o una bassa attività di malattia, con una vita piena e pianificabile anche nei momenti cruciali come la maternità.




